نقد و بررسی
کیت الیزا هورمون رپید b-HCG – پیشتاز طبمشخصات نمونه و آماده سازی بیمار
نوع نمونه
سرم
آماده سازی بیمار
به مدت 24 ساعت قبل از جمع آوری نمونه، بیمار نباید مولتی ویتامین یا مکمل های غذایی (مثلا مکمل های مو، پوست و ناخن) حاوی بیوتین (ویتامین B7) مصرف کند.
ظرف/لوله جمع آوری نمونه
ترجیحا: لوله لخته ژل دار
قابل قبول: تاپ قرمز
ظرف/لوله ارسال: ویال پلاستیکی
حجم نمونه: 1 میلی لیتر
دستورالعمل های جمع آوری: سانتریفیوژ کنید و سرم را در ویال پلاستیکی سانتریفیوژ کنید.
دستورالعمل های ویژه
–
حداقل حجم نمونه
0.75 میلی لیتر
معیارهای رد نمونه
| همولیز ناخالص | رد کردن |
| لیپمی ناخالص | خوب |
اطلاعات پایداری نمونه
| نوع نمونه | درجه حرارت | زمان | کانتینر مخصوص |
|---|---|---|---|
| سرم | در یخچال (ترجیحا) | 7 روز | |
| منجمد | 90 روز | ||
| محیط | 7 روز |
اطلاعات بالینی
گنادوتروپین جفتی انسانی (hCG) یک هورمون گلیکوپروتئینی (وزن مولکولی: MW تقریباً 36000 دالتون: Da) است که از 2 زیر واحد غیرکووالانسی متصل بهم تشکیل شده است. زیرواحد آلفا (92-اسیدهای آمینه؛ با MW 10205 Da) اساساً با هورمون لوتئینه کننده (LH)، هورمون محرک فولیکول (FSH) و تیروتروپین (یا هورمون تحریک کننده تیروئید: TSH) یکسان است. زیرواحد آلفا برای فعال شدن پذیرنده هورمون ضروری است. زیرواحدهای β مختلف هورمونهای فوق از ژنهای جداگانه رونویسی میشوند، همسانی کمتری نشان میدهند و ویژگی گیرنده هورمونهای دیمری را منتقل میکنند. در گنادوتروپین کوریونی، ژن بتا (کد کننده یک اسید آمینه 145، با MW 15531 Da، بصورت گلیکوزیله با MW تقریبا 22500 Da) بسیار همولوگ با زیر واحد بتا LH است و از طریق پذیرنده مشابهی عمل می کند. برخلاف LH، هورمون hCG معمولاً در غلظت های قابل توجهی در گردش نیست. این هورمون در پستانداران باردار (از جمله انسان) در جفت سنتز می شود و جسم زرد و در نتیجه تولید پروژسترون را در سه ماهه اول حفظ می کند. پس از آن، جفت هورمون های استروئیدی تولید می کند و نقش hCG را کاهش می دهد. در حدود هفته 20 به میزان قابل توجهی بالاتر از سطح قبل از بارداری است. پس از زایمان، سقط جنین یا خاتمه بارداری، hCG با نیمه عمر 24 تا 36 ساعت کاهش می یابد تا به سطح قبل از بارداری برسد.
در خارج از دوران بارداری، hCG ممکن است توسط سلولهای زایای غیر طبیعی، جفت یا بافتهای جنینی، بهویژه تومورهای سمینوماتو و غیرسمینوماتو بیضه، تومورهای سلول زایای تخمدان؛ بیماری تروفوبلاستیک حاملگی (GTD: مول هیداتی فرم و کوریوکارسینوم) و تراتوم های خوش خیم یا بدخیم غیر بیضه ای ترشح شود. به ندرت، سایر تومورها از جمله سرطان کبد، اعصاب غدد، پستان، تخمدان، پانکراس، دهانه رحم و سرطان معده ممکن است در مقادیر متوسطی hCG ترشح کنند.
در طول تولید پاتولوژیک hCG، ترشح بسیار هماهنگ زیر واحدهای آلفا و بتا hCG ممکن است مختل شود. علاوه بر ترشح hCG دست نخورده، تومورها ممکن است مقادیر نامتناسبی از زیرواحدهای آلفا آزاد یا معمولاً زیرواحدهای بتا آزاد تولید کنند. سنجش هایی که هم hCG دست نخورده و هم بتا-hCG آزاد را شناسایی می کنند، از جمله این سنجش، در تشخیص تومورهای تولید کننده hCG حساس تر هستند .
با درمان موفقیت آمیز تومورهای تولید کننده hCG، سطح hCG باید با نیمه عمر 24 تا 36 ساعت کاهش یابد و در نهایت به محدوده مرجع بازگردد.
محدوده نرمال بر اساس Myoclinic
| Males | |
| 0 – 50 IU/L | Birth-3 months: |
| 0 – 1.4 IU/L | 3 months – 18 years: |
| 0 – 1.4 IU/L | Females |
| Femalesales | |
| 0 – 50 IU/L | Birth-3 months: |
| 0 – 1.0 IU/L | 3 months – 18 years: |
| .0 – 1.0 IU/L0 – 7.0 IU/L | FemalesPremenopausal Nonpregnant: <1.0 IU/L Postmenopausal: <7.0 IU/L |
* گنادوتروپین کوریونی انسانی (hCG) که در جفت تولید می شود، تا حدی از سد جفت عبور می کند. غلظت beta-hCG سرم نوزادان تقریباً 1/400 غلظت سرمی مربوطه مادر است، که منجر به سطوح beta-hCG نوزاد 10-50 IU/L در هنگام تولد می شود. نیمه عمر پاکسازی تقریباً 2-3 روز است. بنابراین، تا 3 ماهگی باید به سطوح قابل مقایسه با بزرگسالان رسید.
پس از زایمان، سقط جنین یا خاتمه بارداری، گنادوتروپین جفتی انسانی (hCG) با نیمه عمر 24 تا 36 ساعت تا رسیدن به سطح قبل از بارداری کاهش می یابد. کاهش قابل توجهی در بیمارانی که محصولات حاملگی آنها باقی مانده است مشاهده می شود.
تفسیر
بیماری تروفوبلاستیک حاملگی (GTD) با افزایش بسیار قابل توجهی از hCG همراه است که معمولاً بالای 2 برابر میانه برای سن حاملگی یا حتی بالاتر از سه ماهه اول است.
سطح سرمی hCG تقریباً در 40 تا 50 درصد از بیماران مبتلا به سرطان بیضه غیر سمینوماتو و 20 تا 40 درصد از بیماران مبتلا به سمینوما افزایش می یابد. سطوح بالای hCG (>5000 IU/L) در بیماران مبتلا به سمینوم خالص غیرمعمول است و نشان دهنده وجود سرطان مختلط بیضه است.
تومورهای سلول زایای تخمدان (تقریباً 10٪ تومورهای تخمدان) سطح hCG را در 20٪ تا 50٪ موارد نشان می دهند. تراتوم در کودکان ممکن است hCG بیش از حد تولید کند، حتی زمانی که خوش خیم باشد، که منجر به بلوغ کاذب زودرس می شود. غلظت آن ممکن است به سطوح مشابهی که در سرطان بیضه دیده می شود افزایش یابد.
در میان تومورهای غیر تولید مثلی، تومورهای کبدی صفراوی (هپاتوبلاستوما، کارسینوم کبدی و کلانژیوکارسینوم) و تومورهای عصبی غدد درون ریز (به عنوان مثال، تومورهای سلول جزایر و کارسینوئیدها) معمولاً با تولید hCG مرتبط هستند.
بسیاری از تومورهای تولیدکننده hCG همچنین پروتئینها یا آنتیژنهای جنینی دیگر، بهویژه آلفا فتوپروتئین (AFP) را تولید میکنند. بنابراین، AFP باید در کار تشخیصی چنین نئوپلاسم هایی نیز اندازه گیری شود.
پاسخ درمانی کامل در تومورهای ترشح کننده hCG با کاهش سطح hCG با نیمه عمر ظاهری 24 تا 36 ساعت و بازگشت نهایی به غلظت در محدوده مرجع مشخص می شود. GTD و برخی تومورها ممکن است hCG هیپرگلیکوزه شده با نیمه عمر طولانی تری تولید کنند، اما نیمه عمر ظاهری بیش از 3 روز وجود بافت تومور تولید کننده hCG باقیمانده را نشان می دهد.
افزایش سطح hCG بالاتر از محدوده مرجع در بیماران مبتلا به تومورهای تولید کننده hCG که قبلاً با موفقیت درمان شده بودند، احتمال عود متاستاتیک محلی یا دور را نشان می دهد.
نکات مهم
– علیرغم تلاشهای شدید در استانداردسازی، سنجشهای مختلف گنادوتروپین جفتی انسانی (hCG) تنها توافقات متوسطی را با یکدیگر نشان میدهند. بنابراین، هر زمان که نیاز به پایش سریال غلظت hCG باشد، باید از همان روش برای همه اندازهگیریها استفاده شود.
– افزایش گذرا hCG سرم می تواند به دنبال شیمی درمانی در بیماران مبتلا به تومورهای حساس به دلیل لیز سلولی گسترده تومور رخ دهد. این افزایش گذرا را نباید با پیشرفت تومور اشتباه گرفت.
– سطح سرمی طبیعی hCG همیشه ماندگاری تومور را رد نمی کند، زیرا ممکن است تومورها به تراتوم های متمایز تبدیل شوند که hCG تولید نکند.
– در افراد مبتلا به هیپوگنادیسم اولیه ناقص یا کامل (به عنوان مثال، زنان یائسه، مردان XXY، افراد جراحی یا اخته پزشکی که درمان ناکافی جایگزین استروئید جنسی دریافت می کنند)، افزایش رونویسی ژن هورمون جسم زرد (LH) منجر به رونویسی “leaky” جزئی ژن HCGمی شود , غلظت hCG بین 3 تا 5 IU/L و در برخی موارد سطوح بالای 25 IU/L ممکن است دیده شود. در زنان یائسه، سطوح hCG از 3.5 تا 32 IU/L گزارش شده است. در این موارد، اندازه گیری غلظت سرمی هورمون های جنسی (LH و هورمون محرک فولیکول) ممکن است نشان داده شود.
– نارسایی کلیه در مرحله پایانی با افزایش 10 برابری سطح سرمی hCG همراه است.
– در میان روش های ایمونواسی، سنجشهای hCG به طور منحصربهفردی نسبت به تداخل آنتیبادی هتروفیل حساس هستند که منجر به نتایج مثبت کاذب میشود. به طور معمول در برخی روش ها، میزان بالای مثبت کاذب مشاهده شده متوسط هستند و از کمی بالاتر از محدوده مرجع تا سطوح 50 تا 60 IU/L متغیر هستند. اگر چنین نتایجی مشاهده شد و با تصویر بالینی یا سایر آزمایشهای بیوشیمیایی یا تصویربرداری مغایرت داشت، باید به آزمایشگاه هشدار داد. اجرای مجدد نمونه مورد نظر پس از درمان مسدود کننده اضافی ممکن است مشکل را حل کند. برای بیمارانی که غلظت ظاهری hCG سرم بالاتر از 15 تا 20 IU/L دارند، hCG باید در ادرار نیز قابل تشخیص باشد، اگر واقعاً بالا باشد. عدم تشخیص hCG ادرار در چنین بیمارانی، از آزمایش hCG سرم مثبت کاذب پشتیبانی می کند.
– در موارد نادر، تداخل ناشی از تیترهای بسیار بالای آنتی بادی ها در برابر آنتی بادی های اختصاصی آنالیت، استرپتاویدین یا روتنیم ممکن است رخ دهد. اگر مقادیر hCG با تظاهرات بالینی مرتبط نباشد، باید به آزمایشگاه هشدار داده شود.
مرجع: سایت Myoclinic (لینک مرجع)
محتویات کیت HCG شرکت پیشتاز طب
| Antigen Capture (Antibody Sandwich) | Assay Type |
| Ready to use | Chromogen Substrate |
| Ready to use | Conjugate |
| μl 50 , 100 | Required Samplers |
| (Room Temperature) 5 + 5 + 5 + min | Incubation time |
| Tow vials | Control |
| IU/L 0 , 25 , 100 , 250 , 500 , 1000 | Standards |
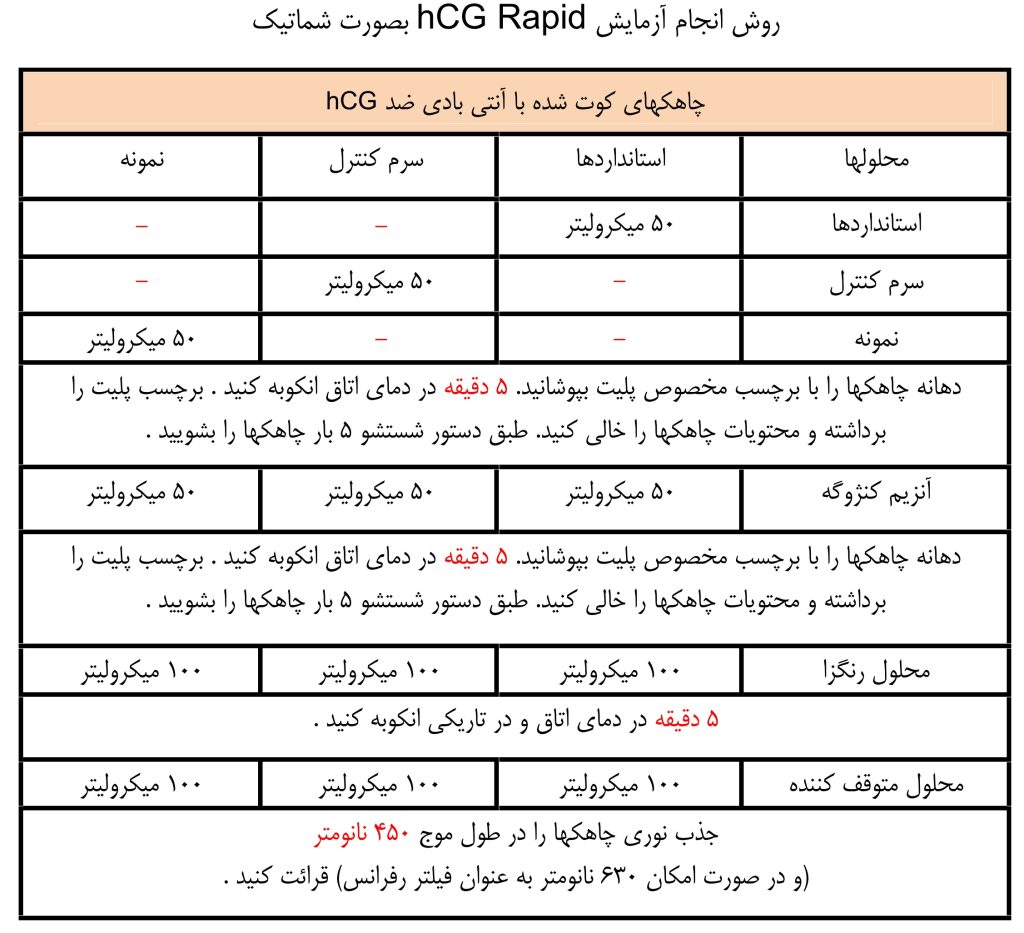
روش انجام تست HCG Rapid شرکت پیشتاز طب





















هیچ دیدگاهی برای این محصول نوشته نشده است.