نقد و بررسی
کیت الیزا هلیکوباکتر پیلوری IgA – پیشتاز طبمشخصات نمونه و آماده سازی بیمار
نوع نمونه
سرم
آماده سازی بیمار
به مدت 24 ساعت قبل از جمع آوری نمونه، بیمار نباید مولتی ویتامین یا مکمل های غذایی (مثلا مکمل های مو، پوست و ناخن) حاوی بیوتین (ویتامین B7) مصرف کند.
ظرف/لوله جمع آوری نمونه
ترجیحا: لوله لخته ژل دار
قابل قبول: تاپ قرمز
ظرف/لوله ارسال: ویال پلاستیکی
حجم نمونه: 0.6 میلی لیتر
دستورالعمل های جمع آوری: سانتریفیوژ کنید و سرم را در ویال پلاستیکی سانتریفیوژ کنید.
حداقل حجم نمونه
0.5 میلی لیتر
هلیکوباکتر پیلوری
هلیکوباکتر پیلوری (H. pylori) یک باکتری گرم منفی است که در اپیتلیوم معده کلونیزه می شود. ابتدا این باکتری به اشتباه به عنوان Pseudomonas spp شناخته شد. حتی اگر، در طی یک پروژه تحقیقاتی بالینی، بری مارشال و رابین وارن آن را با نام کمپیلوباکتر پیلوریدیس کشف کردند که بعداً به هلیکوباکتر پیلوری تغییر یافت.
هلیکوباکتر پیلوری یکی از شایع ترین عفونت های باکتریایی در انسان است که حدود نیمی از جمعیت جهان را آلوده کرده است. اغلب، عفونت هلیکوباکتر پیلوری در دوران کودکی رخ می دهد و زمانی که درمان مناسب ارائه نمی شود، در طول زندگی ادامه می یابد. در این راستا، برخی از مطالعات نشان میدهند که مادران آلوده از طریق تماس با آب معده آلوده از دهان مادر، منبع اصلی این عفونت کودکان خود هستند.
تحقیقات نشان می دهد که هلیکوباکتر پیلوری در حدود 58000 سال پیش از شرق آفریقا گسترش یافته و متعاقباً به گونه های بسیاری با درجات مختلف بیماری زایی تبدیل شده است. به طور کلی، شیوع عفونت باکتریایی بر اساس سن، منطقه، نژاد و وضعیت اجتماعی و اقتصادی متفاوت است. شیوع عفونت هلیکوباکتر پیلوری در کشورهای در حال توسعه 50.8 درصد است، در حالی که شیوع آن در کشورهای توسعه یافته 34.7 درصد است. بسیاری از اسناد نشان می دهد که انسان مخزن اولیه هلیکوباکتر پیلوری است. این باکتری همچنین می تواند در پلاک های دندانی و بزاق انسان زنده بماند. انتقال باکتری می تواند از طریق راه های دهانی، دهانی، مدفوعی و گوارشی باشد. این باکتری در آب یافت شده است، زیرا ثابت شده است که عفونت از طریق آب منتقل می شود. همچنین گزارش شده است که این باکتری ها می توانند در معده حیواناتی مانند گوسفند و گربه و شیر برخی دیگر زنده بمانند.
درمان موثر عفونت هلیکوباکتر پیلوری از طریق درمان ضد میکروبی که برای بیماران مستعد تجویز می شود امکان پذیر است. برای درمان مناسب بیماری، اقدامات تشخیصی مناسب ضروری است.
روش های سرولوژیک هلیکوباکتر پیلوری
در این روش، آنتیبادیهای ضد هلیکوباکتر پیلوری با روش ELISA، بلات و ایمونواسیهای آنزیمی (EIA) شناسایی میشوند. اگرچه آزمایش های بیشتری برای آنتی بادی های IgA، IgG و IgM انجام می شود، اما فقط تست آنتی بادی IgG قابل اعتماد است. این آزمایشها شامل استفاده از سرم، بزاق یا ادرار است. با این حال، استفاده از خون کامل هنوز یک موضوع بحث برانگیز است. این روش دارای حساسیت و ویژگی به ترتیب 76-84٪ و 79-90٪ است.
بر اساس یافته های بسیاری از مطالعات، چنین آزمون هایی دارای ارزش پیش بینی منفی بالایی هستند (NPV). توانایی این تست برای تشخیص عفونت های فعال به سن بیمار، شرایط بالینی عفونت، انتخاب آنتی ژن مورد استفاده برای تهیه آنتی بادی در کیت ELISA و شیوع عفونت بستگی دارد. در بیمارانی که با بیسموت کلوئیدی، آنتیبیوتیکها و PPIها درمان میشوند، اگر قطع داروهای ذکر شده امکانپذیر نباشد، آزمایشهای سرولوژیک IgG ممکن است مفید باشد زیرا روشهای سرولوژیک کمتر با سرکوب هلیکوباکتر پیلوری توسط این درمانها مختل میشوند. بنابراین، به ویژه در سناریوهای بالینی مانند خونریزی گوارشی، کارسینوم معده، لنفوم MALT و گاستریت آتروفیک، روش سرولوژیک روش تشخیصی کارآمدی است. روشهای سرولوژیکی مزایای دیگری مانند مقرون به صرفه بودن، در دسترس بودن گستردهتر، سادگی را ارائه میدهند و بنابراین معمولاً در بیشتر مطالعات اپیدمیولوژیک هلیکوباکتر پیلوری استفاده میشوند. علاوه بر این، آزمایش سرولوژیکی برای ارزیابی عفونت هلیکوباکتر پیلوری در کودکان نیز بسیار مفید است. یکی دیگر از مزایای تست سرولوژی این است که دقت آنها تحت تأثیر خونریزی زخم و آتروفی معده قرار نمی گیرد که باعث نتایج منفی کاذب در سایر آزمایشات تهاجمی یا غیرتهاجمی می شود. با این حال، اگر UBT و SAT در دسترس باشند، برای تشخیص اولیه استفاده نمیشوند، زیرا فقط نشاندهنده مواجهه قبلی است.
همچنین مشخص شده است که ELISA مبتنی بر ادرار یک روش سرولوژیکی ارزان و راحت برای تشخیص آنتی H است. آنتی بادی های پیلوری در بزرگسالان آزمایش سرولوژی از نمونه های ادرار بسیار ساده تر از نمونه های سرم است زیرا نیازی به مهارت در جمع آوری نمونه ندارد و نیازی به مراحل آماده سازی مانند سانتریفیوژ ندارد. با این حال، روش ELISA مبتنی بر ادرار به دلیل ویژگی کم (76.4٪) برای کودکان غیرقابل قبول است. ویژگی کم ممکن است به دلیل غلظت کم . آنتی بادی های پیلوری در ادرار ضد آنتی ژن H باشد.
عیب اصلی رویکرد سرولوژیکی ناتوانی آن در تمایز بین عفونت فعلی و مواجهه قبلی است که منجر به تفسیر نادرست می شود. آنتیبادیهای IgG را میتوان حتی برای ماهها پس از درمان پیدا کرد و بنابراین، حتی پس از پاکسازی باکتریایی، نتیجه مثبتی را ارائه میدهد. بنابراین، معمولاً برای تأیید درمان پس از درمان ضد میکروبی مفید نیست، اما برای معاینات اپیدمیولوژیک مفید است. منفی کاذب همچنین می تواند در طول عفونت اولیه ایجاد شود زیرا سطح آنتی بادی در طول عفونت اولیه به اندازه کافی بالا نمی رود.
مرجع: سایت https://link.springer.com/article/10.1007/s10096-018-3414-4 (لینک مرجع)
محتویات کیت HPA شرکت پیشتاز طب
| Specifications | Apple |
|---|---|
| Indirect ELISA | Assay Type |
| Ready to use | Chromogen Substrate |
| Ready to use | Conjugate |
| μl 10 , 100 | Required Samplers |
| (in 37⁰C) 30 + 30 + 15 min | Incubation time |
| Tow vials | Control |
| u/ml 0 ,10 , 20 , 50 , 100 | Standards |
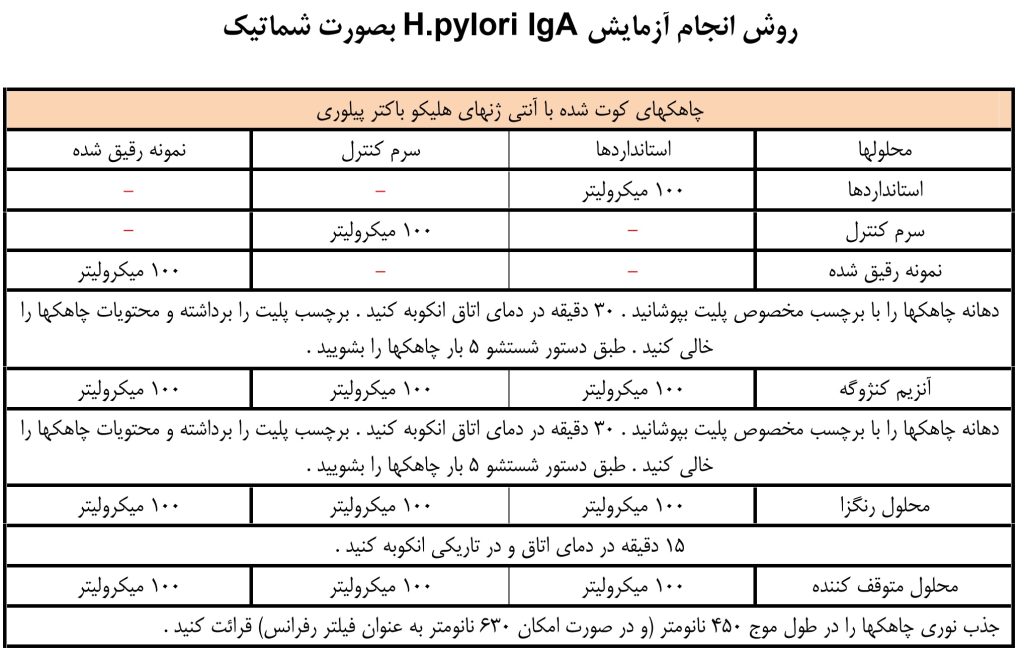
روش انجام تست HPA شرکت پیشتاز طب
















0دیدگاه